Tuzak Nöropatileri ve Periferik Sinir Sistemi Hastalıkları
8 Temmuz 2019 2 Yazar: FizyooPeriferik Sinirlerin Anatomisi
- Periferik sinirler duysal, motor ve otonomik sinir liflerini içerirler. Omurilik ön boynuzunda yerleşmiş alt (ikinci) motor nöronlarin aksonlaro ön kökten omuriliği terkederler ve periferik motor sinir liflerini oluşturur.
- Periferik duysal aksonlarin hücre gövdeleri ise omuriliğin dışında, intervetrebral foramende yerleşimli arka kök ganglionu içindedir. Buradaki bipolar duysal nöronlarin periferik uzantıları periferik sinir içinde yer alırken santral uzantilari arka kök yoluyla omurilige girerler.
- Her bir segmentte ön ve arka kökler omurilik dışında birlesip spinal siniri oluşturur. 31 çift spinal sinir vardir (8 servikal, 12 torasik, 5 lumbar, 5 sakral, 1 koksigeal).
- Spinal sinirler arka (dorsal rami) ve ön (ventral rami) dallara ayrilirlar. Arka dallar, omurganin üzerindeki cildin duyusunu ve paraspinal kasların innervasyonunu saglar.
- Ön dallar ise gögüste interkostal sinirleri oluştururken, boyunda ve ekstremitelerde servikal, brakiyal ve lumbosakral pleksuslari oluşturur.
- Brakiyal pleksusu olusturan sinir lifleri önce üst, orta, ve alt trunkuslari yapar.Bunlar daha sonra anterior ve posterior divizyonlar halinde devam eder ve sonunda lateral, posterior ve medyal kordlar olarak son bulur. Kordlardan üst ekstremitenin periferik sinirleri çıkarlar. Alt ekstremitede ise lomber ve sakral pleksus net bir ayrim göstermedigi için lumbosakral pleksus olarak birlikte anilirlar.
- Lumbosakral pleksus dorsal ve ventral divizyonlara ayrilir. Daha sonra periferik sinirleri oluşturur. Periferik motor sinirler kasları innerve ederler. Motor sinir terminalinde nöromüsküler kavsakta innerve ettigi kasla baglanti kurar.
- Duysal sinirler ise derideki çesitli reseptörlerde son bulurlar. Bir spinal segmentin innerve ettigi tüm kaslar miyotom adini alırken, bu segmentin duyusundan sorumlu olduğu deri alani ise dermatom adini alir. istisnalari olmakla birlikte bir kas birden fazla miyotoma ait olurken, yani birden fazla spinal segmentten sinir alırken, bir deri bölgesi de birden fazla dermatoma aittir, yani komsu dermatomlar birbirleriyle örtüsürler. Bu nedenle, bir periferik motor-duysal sinir kesildiginde innerve ettigi kaslar tam felce uğrarken ve duyusundan sorumlu olduğu deri alani tam anestezi halinde olurken, bir spinal segment, radiksler veya spinal sinir hasarında motor hasar kismi olur, his kusuru ise belirgin olmaz.
Konu ile ilgili Periferik sinirler ve innerve ettiği kaslar konusunda Buradan ulaşabilirsiniz.
–Periferik Sinirlerin Adlandırılması
- Nöropati nöronun periferik uzantisinin hastaligina denilir.
- Kranial nöropati: Kranial sinirler tutulur.
- Periferik nöropati: Medulla spinalisten çikan sinirler tutulur.
- Mononöropati: Tek bir periferik sinir tutulumu
- Multipl mononöropati: Ayri bölgelerde birkaç periferik sinirin tutulumu
- Polinöropati: Çok sayida periferik sinir tutulumu
-Patolojik değişiklikler Periferik sinirde görülen patolojik değişiklikler dört kategoride incelenir:
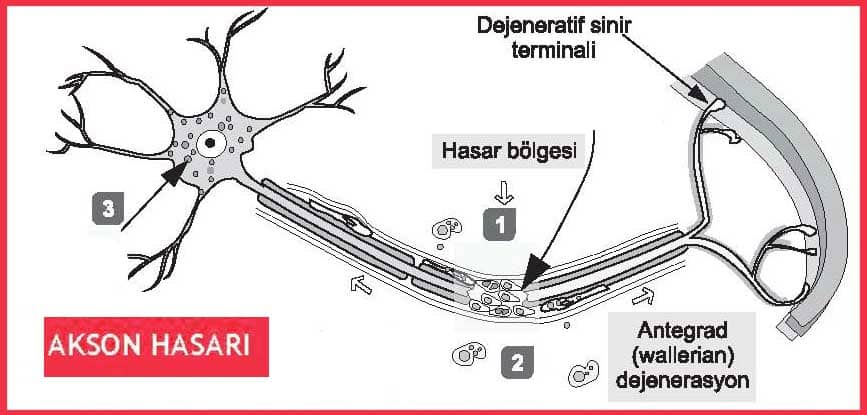
1.Wallerian dejenerasyon:
- Aksonal kopmaya cevap olarak distalde akson ve myelin hasarı olusur.
- Klinik belirtiler hemen çıkar, fakat elektrofizyolojik belirtiler 3 -9 gün gecikir.
- Rejenerasyon olaydan 24 saat sonra proksimal kesik kısımdan başlar fakat genellikle tam bir iyileşme olmaz.
2. Aksonal dejenerasyon veya aksonopati (dying back nöropati):
- Nöronda metabolik düzensizlik oluşmasina bağlıdır.
- Sistemik metabolik bozukluklar, toksinler ve bazi kalitsal nöropatiler bu tabloyu yapar.
- Sinir lifinin en distal kisminda dejenerasyon başlar (duyusal sinirler için dorsal kolon liflerinde).
- Aksonda hasar olusur, buna sekonder olarak myelinde de harabiyet olur.
- Hasar sinir lifi boyunca hücre gövdesine dogru ilerler.
- Klinikte alt ekstremitelerde distallerde simetrik motor ve duyusal bulgular, atrofi ve asil refleksi kaybı görülür.
- Aksonal rejenerasyon maksimal 2 -3 mm/gün hizinda olabilecegi için iyileşme yavaştir ve çogunlukla tam olarak gerçeklesmez.
3. Primer nöronal (perikaryal) dejenerasyon veya nöronopati:
- Primer olarak hücre gövdesinde hasar vardir zamanla hasar tüm periferik ve santral aksonlara yayılır.
- Alt motor nöron hücresi veya dorsal root ganglionda bulunan duyusal hücre gövdesi hasarlanmis olabilir.
- Motor nöron hastalılıkları, bazi tosinler, ilaçlar, yüksek doz piridoksin, bazi konnektif doku hastaliklari, paraneoplastik olarak bu durum görülebilir.
- Çok az iyileşme nadiren görülebilir.
4. Segmental demyelinizasyon:
- Myelin kılıf veya Schwann hücrelerine olan hasar sonucu gelişir. Sonuçta myelin kılıf yikilir. Akson korunur.
- Bu durum imün medie demyelinizan nöropatilerde ve Schwann hücre-myelin metabolizmasi herediter bozukluklarinda olur.
- Akut sinir basilari sonucu da primer olarak myelin hasarı olur. Akson kalibresinde olusan değişikliklerden dolayi da demyelinizasyon gelişebilir.
- Klinikte, reflekslerin erken generalize kaybı, proksimal ve distal kuvvetsizlik ve bunlara orantisiz olarak hafif kas atrofisi, palpabl sinirler, isi ve yüzeyel ağrı duyusunun relatif olarak korunmus olmasi bu tip bir nöropatiyi düsündürür.
- Remyelinizasyon haftalar içinde olur.
-Nöropati Nedenleri
A- EDİNSEL
- Metabolik bozukluklar: Diabetes Mellitus, Üremi, vitamin ekSıklıkleri-B12,B1, niasin-,primer amyloidoz
- Immunolojik nedenler: Guillain Barre Sendromu, Kronik inflammatuar demyelinizan nöropati, vaskulit, konnektif doku hastaliklari
- Enfeksiyonlar: Herpes Zoster, lepra, lyme, HIV, sarkoidoz – Kanserlere bağlı
- Ilaçlar ve toksinlere bağlı: Alkol, kursun, INH, Heksakarbonlar, vinkristine
- Mekanik/basiya bağlı: Radikülopati, mononöropati
B- HEREDİTER:
- Herediter sensorimotor nöropati (Charcoat Marie Tooth Hastaligi), Ailesel amiloidoz.
Polinöropatide Belirti Ve Bulgular:
- Motor, duyusal ve otonom bulgular tek başlarina veya beraberce görülür.
- Kuvvet azlığı: Ikinci motor nöron tipi flask kuvvet azlığı.
- Hastalarin çogunda ekstremitelerindistal kısımlarinda ve alt ekstremitelerde daha belirgindir.
- Gövde, boyun ve solunum kaslarında da parezi ortaya çıkabilir.
- Derin tendon refleksleri azalır veya kaybolur.
- Atrofi gelişebilir ve genellikle distal kaslarda daha belirgindir.
- Bazi polinöropatilerde kraniyel sinir felçleri nedeniyle mimik kaslarda felç (genellikle fasial dipleji), okuler kas paralizileri, çigneme kaslarında kuvvetsizlik, yutma güçlügü vb belirtiler ortaya çıkabilir.
- Fasikülasyon, kramp görülebilir.
- Parestezi, dizestezi ve ağrı ortaya çıkabilir.
- Eldiven çorap tarzi distal hipoesteziye sikça rastlanir.
- Ekstremitelerin çesitli periferik sinirlerindeki duyusal aksonlarin distalde daha belirgin tutulusuna bağlıdır.
- Genellikle hem yüzeyel, hem de derin duyular azalmıştir.
- Otonom liflerin tutulusuyla anhidroz, ortostatik hipotansiyon, pupil anormallikleri, gözyasi ve tükrük azalmasi, mesane ve barsak sfinkteri bozukluklari, enkontinans, impotans gibi çesitli belirtiler görülebilir.
Seyir: Akut, subakut ve kronik Akut motor nöropatilerde ölüm riski bulundugundan tani ve tadavileri daha fazla aciliyet oluşturur. Bu tip nöropatilere örnek olarak Guillain Barre Sendromu ve porfirik nöropatiyi gösterebiliriz.
GUILLAIN BARRE SENDROMU:
Poliomiyelitin toplumdaki sıklığının azalmasindan sonra GBS, akut generalize gevsek felce neden olan hastaliklarin en sik görüleni halini almistir (insidans: 1 -2/100.000). Çocukluktan ileri yaslara kadar her yas grubunda rastlanan otoimmün kökenli bir hastaliktir. Birbirlerinden bazen klinik yönleriyle, bazen de daha çok laboratuvar özellikleri ile ayrilan farkli alt gruplari vardır.
Guillain-Barre sendromlarinin klasifikasyonu
- Akut inflamatuvar demiyelinizan poliradikülonöropati (AIDP)
- Akut motor aksonal nöropati (AMAN)
- Akut motor-duyusal aksonal nöropati (AMSAN)
- Miller Fisher sendromu (MFS) Akut pandizotonomi
- Akut Inflamatuvar Demiyelinizan Poliradikülonöropati (AIDP)
- GBS terimi, pratikte hastaligin bu en sik rastlanan klasik inflamatuvar demiyelinizan formu için kullanılır. Çünki bu form Bati dünyasinda GBS olgularınin %90’indan fazlasinda görülür. Hastalarin yaklasik 2/3’ünde GBSna ait yakinmalarin başlangicindan önceki 1 -4 haftalik süre içinde geçirilen bir üst solunum yolu ya da gastrointestinal traktus infeksiyonu, cerrahi girisim ya da asilanma gibi bir olay vardir.
- Hastaligin en sik yerlesme sekli, bacaklardan başlayip kollara, daha sonra yüze, orofaringeal kaslara ve Ağır olgularda solunum kaslarına dogru yükselen kas kuvvetsizligi ile olur. Daha seyrek olarak kollarda veya kraniyal alan kaslarında güçsüzlükle de başlayabilir. Birçok kere polinöropati sendromu için tanımlanan genel dagilim seklinin dışına çikan, ekstremite proksimallerinde belirgin bir kas kuvvetsizligi görülür. Duyusal yakinmalar genel olarak daha geri plandadir ve ekstremite uçlarinda parestezi ya da nadir olmayarak sirt, bel ve bacak ağrılari seklindedir.
- Nörolojik muayenede, tanımlanan alanlardaki kas kuvvetsizligine ek olarak hemen daima tendon reflekslerinin yaygin şekilde kaybolduğu ya da azaldigi görülür. Objektif duyusal bulgular daha çok ekstremite uçlarinda azalmış vibrasyon ve pozisyon duyusu ile sinirlidir. olguların %10-20 kadarında mekanik ventilasyonu gerektiren solunum yetersizligi gelişir.
- Hastalarin yarisinda, en sik fasiyal paralizi olmak üzere kraniyal sinir felçleri görülür. Orofaringeal kaslarda kuvvetsizlik olguların yarisinda, göz hareketi felçleri %10-20 kadarında gelişir. Nadir olarak papilla ödemi görülebilir ve çok artmis BOS proteini ile birlikte olur (>200 mg%). Otonom sinir sistemi bozukluklari hastalarin yarisi kadarında görülür ve şiddetli motor disfonksiyonu, solunum yetersizligi olan olgularda daha siktir.
- Otonom belirti ve bulgular arasinda EKG değişiklikleri (T dalgasi anormallikleri, ST segment depresyonu, QRS genislemesi, QT uzamasi ve çesitli kalp bloklari), kalp aritmileri (sinüsal tasikardi, bradikardi, ventriküler tasikardi, atrial flatter, atrial fibrilasyon ve asistol), ortostatik hipotansiyon ve hipertansiyon krizleri, daha nadiren geçici idrar retansiyonu, terleme bozukluklari ve paralitik ileus sayilabilir (ciddi ve kalici nitelikte sfinkter kusuru GBS tanisindan uzaklastirici bir kriter olarak ele alinmalidir).
- Kas kuvvetsizligi, şiddet ve dagilim alani olarak progresyonunu genellikle 1 -3 hafta içerisinde tamamlar (olguların %50’si 1, %80’i 3 ve %90’i 4 haftada maksimum kas zaafina ulasir). Iki aydan daha uzun süreli progresyon gösteren edinsel demiyelinizan polinöropati olgularınin kronik inflamatuvar demiyelinizan polinöropati (CIDP) olarak degerlendirilmesi gerekir.
- Progresyon asamasinda fulminan bir seyir izleyerek 24-48 saat içinde solunum yetersizligine kadar ilerleyen hastalar da görülebilir. Progresyonun durmasindan sonra hastalik 2-4 haftalik bir plato ve bunu izleyen yavaş bir iyileşme dönemine girer. GBS seyrinde ortaya çikan kas kuvvetsizliginin şiddeti büyük degiskenlik gösterir.
- Hastalarin bir kismi ekstremite ve yüz kaslarında hafif kuvvetsizlikle ambulatuvar kalabilirken, bir kisminda kuadripleji ve mekanik ventilasyon gerektiren solunum yetersizligi gelişir. Çağdas yoğun bakım koşullarina rağmen olguların %212’sinde hastalık solunum yetersizligine bağlı sorunlar, pulmoner embolizm ya da otonom bozukluklara bağlı kardiovasküler olaylar nedeni ile ölümle sonlanir. Diger hastalar 6-12 ay süren (Ağır seyirli olgularda 1.5-2 yila kadar uzayan) bir iyileşme dönemi geçirirler. Hastalarin %75 kadari yeterli bir iyileşme göstererek isine dönebilir hale gelir. Yaklasik % 5 -10’unda hareketi engelleyecek şiddette motor defisitler kalır. olguların %25’inde GBS rekürransi gözlenir.
Akut Motor Aksonal Nöropati (AMAN)
- Kuzey Çin’de yaz aylarinda görülen ve epidemiler olusturan bir GBS formu olarak tanımlanmistir. Diger ülkelerde de sporadik olarak görülen bu form Bati ülkelerinde rastlanan GBSlerin %5’ten azini oluşturur.
- Akut Motor-Duyusal Aksonal Nöropati (AMSAN) Motor ve duyusal belirtilerle seyreden ve periferik sinirlerde inflamasyon-demiyelinizasyon yerine aksonal hasarın söz konusu olduğu bir GBS formudur.
Miller Fisher Sendromu (MFS)
- GBS’nun ekstremite ataksisi, arefleksi ve eksternal oftalmopleji ile seyreden bir diger subtipidir. Hastalar oftalmoplejiye bağlı çift görme, dengesizlik, hareketlerinde beceriksizlik ve bazen ekstremitelerde parestezilerden yakinir.
- Pupillalar genellikle normaldir. Ptoz, orofaringeal kaslar ve yüz kaslarında kuvvetsizlik olabilir.olguların yaklasik 1/3 ünde ekstremite ve solunum kaslarında da kuvvetsizlik gelişir.
- Hastalik öncesi olaylar Yukarida belirtildigi gibi GBS’li olguların 2/3 kadarında hastaligin 1 -3 hafta öncesinde geçirilmis bir üst solunum yolu ya da gastrointestinal sistem infeksiyonu vardir.
- Ebstein-Barr virüsü, sitomagalovirüs (CMV), Mycoplasma pneumoniae ve Campylobacter jejuni, GBS ile iliskisi en belirgin olan infeksiyon ajanlaridir. Hepatit A ve B, HIV ve herpes virüs infeksiyonlarinin da GBS ile iliskisi bildirilmistir. C. jejuni infeksiyonunu izleyen GBS ler daha çok motor belirtilerle ve aksonal tutulma ile seyretmektedir.
- CMV infeksiyonundan sonra gelişen GBS olgularınin ise daha genç, duyusal belirti ve bulgulari belirgin, daha sik kraniyal sinir tutulmasi ve solunum yetersizligi olan hastalar olduğu bildirilmistir. GBSna öncelik ettigi bildirilen diger olaylar, asilanmalar (influenza, kuduz, tetanoz ve difteri toksoidleri, oral polio asisi), cerrahi girisimler ve bazi ilaçlarin kullanimidir (streptokinaz, suramin, gangliosidler ve eroin).
- GBS sistemik lupus eritematozus gibi hastaliklarin seyrinde ya da Hodgkin hastaligi, erken HIV infeksiyonu veya organ transplantasyonu nedeniyle yapilan farmakolojik immunosupresyon gibi immün yetersizlik durumlarinda da ortaya çıkabilir. GBS geçiren olgularda relaps riskini düsürmek için influenza asilamasini 1 yil kadar geciktirmek yerinde bir davranistir. Herhangi bir asilamanin ardindan GBS geliştigi kuskulanilan bir hastada ayni asinin yeniden uygulanmasindan kaçinmak gerekir.
Patoloji ve patogenez
GBSnun AIDP formunda başlıca histopatolojik bulgular endoneuriumda mononükleer inflamatuvar infiltrasyon ve sinir liflerinde segmental demiyelinizasyondur. Sinir köklerinden distal intramüsküler sinir dallarina kadar periferik sinirlerin her tarafinda bu lezyonlar görülmekle birlikte daha çok motor kökler ve proksimal pleksus segmentleri tutulur.
AMAN ve AMSAN formlarinda ise iltihabi infiltrasyonun görülmedigi bir akson hasarı söz konusudur. GBSna yol açan patolojik süreçleri periferik sinirlerin yapisinda yer alan antijenlere karşı olusan otoantikorlarin başlattigi kabul edilmektedir. GBSli hastalarin kanlarinda oldukça yüksek oranda antigangliosid antikorlar gösterilmistir. IgG anti GM1 antikorlar GBS olgularında %25-60oraninda bulunur.
Laboratuvar Bulgulari
- GBS’da taniya en çok yardımci olan laboratuvar yöntemleri elektrofizyolojik incelemeler (EMG ve sinir iletim incelemeleri) ile BOS incelemesidir. Beyin omurilik sivisi (BOS): Protein düzeyi artmistir. Genel olarak hücre artisi görülmez (albuminositolojik disosiyasyon).
- Kan-BOS bariyerinin bozulmasina bağlı olan protein artisi genellikle 48 saatten (daha belirgin olarak ilk haftadan) sonra ortaya çıkar ve 3.-4. haftada en üst düzeye ulasir. olguların %10 kadarında BOS protein düzeyi hiçbir bir zaman yükselmez.
- GBS li olguların BOSlarinda oligoklonal bandlarin varligi gösterilebilir. BOStaki hücre sayisi genel olarak mm3te 10 mononükleer hücreyi geçmez (nadiren 50/mm3 mononükleer hücre görülebilir). BOS pleositozu ile seyreden bir GBS olgusunda HIV infeksiyonu (ya da düsük bir olasilikla Lyme hastaligi) düsünülmelidir.
- Elektrofizyolojik incelemeler: AIDP de sinir ileti çalismalarinda demyelinizasyona ait bulgular (uzun latansli, düsük persistansli ya da kaydedilemeyen F yanıtlari, sinir ileti hizlarinda düşüş, ileti bloklari) görülür. Igne elektromiyografisinde erken dönemde sadece motor ünite potansiyeli seyrelmesi izlenir. Ilerleyen haftalarda az ya da çok miktarda sekonder aksonal hasarın gelişmesiyle parsiyel denervasyon-reinnervasyonu gösteren bulgular görülmeye başlanir.
Antigangliosid antikorlar: Patogenez bölümünde söz edildigi gibi bazi antigangliosid antikorlarla bazi GBS formlari arasinda iliski vardir. Ancak bunlardan sadece IgG anti-GQ1b ile MFS arasindaki iliski taniya yardımci olabilecek kadar yüksektir. MFS varligi düsünülen hastalar dışındaki GBS olgularında antigangliosid antikor arastirmasinin kayda deger bir tanisal yardımi olmaz. Sinir biyopsisi: Klinik veriler, elektrofizyolojik incelemeler ve BOS bulgulari tani için hemen daima yeterli olduğundan GBS olgularında sinir biyopsisine gerek duyulmaz.
- Tedavi Destekleyici tedavi: Yukarida anlatildigi gibi, GBS’nun seyri sirasinda solunum yetersizligi basta olmak üzere hastanin yasamini tehlikeye sokan bir çok sorunla karşılasilabilir. Ağır felç ve çok sayida tibbi komplikasyonun görülebildigi akut dönemin geçmesinden sonra ise hastalarin çogu için yeniden normal, üretken bir yasama başlama olasiligi vardir. Bu nedenle GBS’nun akut döneminde dikkatli ve özenli bir tibbi bakimin uygulanmasi çok önemlidir.
- Hastaligin erken döneminde gelişebilecek solunum yetersizligi açisindan dikkatli bir gözlem yapilmasi gerekir. Kas kuvvetsizliginin progresyon gösterdiginden kaygi duyulan her hasta hastaneye yatirilarak izlenmelidir. Kuvvetsizligi belirginlesen hastalarin olanaklar elverdigince yogun bakim ünitelerine alinmasi gerekir. Zorlu vital kapasite ve maksimum inspirasyon basinci sik olarak (2 saatte bir) izlenmelidir. Yeterli oksijenasyon ve gelişmesi muhtemel hiperkapninin arteriyel kan gazlari ile izlenmesi yararli olur.
- Vital kapasitenin hızlı düşüş göstermesi ya da 15 ml/kg’in altina inmesi halinde solunum yardımi uygulanmalidir. Hastada solunum yetersizligini gösteren klinik belirtilerin de dikkatle izlenmesi gerekir. Bunlar huzursuzluk ya da uyuklama hali, artan solunum sayisi, tek nefeste sesli olarak 20’ye kadar sayamama, aksesuvar solunum kaslarınin kullanilmasi, inspiriumda karin duvarinin paradoksal içe hareketi ve öksürme kuvvetinin azalmasidir. Solunum cihazlari ile yardım için başlangiçta trakeal intubasyon yeterli olur. Çünki solunum yardımi uygulanan hastalarin yaklasik üçte birinde birkaç gün içinde ekstübe edilmelerini saglayacak kadar hızlı bir düzelme olur.
- Solunum yetersizligi bir haftadan daha fazla uzayan olgularda trakeostomiye basvurulmasi gerekir. Otonom sinir sistemi bozukluklari özellikle kan basinci, kalp ritmi ve sivi dengesi açisindan izlenmelidir.
- Hipotansiyonla mücadele için sivi infüzyonlari yapilabilir. Hipertansiyon ancak uzun süreli ve şiddetli olmasi halinde tedavi edilmelidir (otonom disfonksiyon nedeniyle antihipertansiflerle asiri hipotansiyon olusturma riski mevcuttur). Bu amaçla kisa etkili α-adrenerjik blokerler kullanilabilir. Hastanin beslenmesi diger önemli bir genel bakim konusudur. Birkaç günlük bir intravenöz sivi tedavisinin ardindan besin yetersizligine bağlı doku değişiklikleri ortaya çikmaya başlayacagindan, yutamayan hastalarda ilk hafta içinde nazogastrik tüp vaya gastrostomi ile beslemeye başlamali ya da parenteral nütrisyon uygulanmalidir.
- Gögüs fizyoterapisi egzersizleri ile pulmoner hijyen korunmaya çalisilmalidir. GBS’nin sik görülen bir komplikasyonu olan bronkopnömoni önlenmeye çalisilmali, gelişebilecek solunum yolu enfeksiyonlari enerjik şekilde tedavi edilmelidir. Hastalarin yataga bagimli olduğu dönemde derin ven trombozu ve pulmoner embolizme karşı profilaktik subkutan heparin tedavisi uygulamasi gerekir.
- Ağır kas kuvvetsizligi olan hastalarin yatak içindeki pozisyonlarinin çok sik olarak degistirilmesi hem yatak yaralarini ve kompresyon nöropatilerini önlemek, hem de ekstremitelerindeki ağrı ve huzursuzluk hissini azaltmak açisindan çok önemlidir. Hastanin yatirildigi ilk günlerden itibaren hafif fizyoterapi egzersizlerine başlanmali ve ekstremitelerde kontraktürlerin gelişmesi önlenmeye çalisilmalidir. GBS seyrinde sik görülen ekstremite ve sirt ağrılarina karşı hafif analjeziklerin kullanilmasi tercih edilmeli, narkotiklerden sakinilmaya çaliisilmalidir (konstipasyon olusturma riski).
- Immünoterapi: GBS’nun immünolojik tedavisinde plazmaferez (PE) ya da intravenöz immün globulin (IVIg) kullanılır. Çok merkezli kontrollü çalismalar bu tedavilerin hastalik başlangicindan itibaren ilk 3 hafta içerisinde uygulanmasi halinde tedavi verilmeyenlere oranla belirgin derecede daha hızlı bir iyileşme sagladigini ve bu iki tedavi seçeneginin etkinlikleri arasinda kayda deger bir farklilik olmadigini göstermistir. GBSunda kortikosteroidler genellikle etkisizdir. IVIg ile kortikosteroidlerin kombine kullaniminin yalniz basina IVIg kullanimina oranla daha etkili olup olmadigi konusu halen kesinlik kazanmamistir.
- GBSda prognozu Ağırlastiran başlıca faktörler, ileri yas, baska bir ciddi tibbi hastalikla birlikte olma, GBSnun Ağır ve hızlı seyretmesi, ilk elektrofizyolojik incelemelerde motor kas yanıtlarinin ileri derecede düsük amplitüdlü olmasi ve hastaliga öncelik eden C. jejuni enfeksyonunun varligidir. Buna karşılik, bu Ağır prognoz parametrelerinin tümünü tasiyan bir hastanin bile 6 ay sonra yardımsiz yürüyebiliyor olma sansi PE ya da IVIg uygulanmasi halinde tedavi görmeyenlere oranla iki kat fazladir (%20 ye karşı % 40).
PORFIRIK NÖROPATI
- Hepatik porfiriler, hem biyosentezi döngüsünü etkileyen enzim defektlerinin kalitsal defektleri ile olusur. Bu durumun sonucu olarak, porfirin ve prekürsörlerinin asiri yapimi ve eksresyonu olur.
- Akut intermitant porfiri (AIP), variegate porfiri (VP) ve herediter coproporfiri (HCP) otozomal dominant, plumboporfiri otozomal resesif olarak kalitim gösterir.
- Presipitan faktörler (Bazi ilaçlar, alkol, bazi hormonlar, açlik veya baska hastaliklar sirasinda görülen negatif kalorik denge) enzimlerdeki parsiyel defekti manifest hale getirir. Sonuç olarak delta amino levulonik asit (ALA) sentetaz enzimi indüklenir.
- Porfobilinojen ile delta ALA yapimi ve ekskresyonu artar. Klinik özellikler Otonom sinir sistemi, periferik sinir sistemi ve santral sinir sistemi tutulumu vardir. Genellikle ilk atak 30-40 li yaslarda başlar. VP ve HCP’li hastlarda kutanöz fotosensitivite gelişebilir. En sik görülen semptomlar karin ağrısi, bulanti, kusma ve Ağır konstipasyondur. Otonom sinir sistemi tutulumuna bağlıdır.
- Tasikardi, labil hipertansiyon, ortostatik hipotansiyon ve miktürasyonda zorlanma gibi bulgular yine otonomik sistem tutulumuna bağlıdır. Periferik sinir sistemi tutulumu daha az görülür. Motor lifler ön planda tutulur. Akut veya subakut generalize, proksimal veya asimetrik kas güçsüzlügü günler veya haftalar içinde ilerler. Önce kollar etkilenebilir, proksimal kaslar tercihen tutulur.
- Kraniyal sinir tutulumu sıktir. şiddetli durumlarda respiratuar yetmezlik ve flassid kuadripleji görülür. Tendon refleksleri azalmış veya kaybolmustur. Fakat paradoksal olarak asil refleksi korunabilir.
- Duyusal tutulum görülebilir. Distal eldiven çorap dagiliminda veya gövde ile ekstremitelerin proksimalinde görülebilir. SSS tutulumuna bağlı anksiyete, depresyon, delirium, psikoz, konvülziyonlar ve koma gibi nöropsikiyatrik bulgular görülür. Delta ALA sentetaz enziminin koenzimi olan Vit B6’nin asiri kullanim sonucu eksikliginin oluşmasina bağlıdır.
- Laboratuvar bulgulari Watson Schwartz ve Hoesch testleri ile idrarda porfobilinojenler ve ALA tespit edilir. BOS bulgulari normaldir. EMG’de motor ve duyusal sinirlerde aksonal tutulum bulgulari (uyarilmis aksiyon potansiyel amplitüdleri düsük ve denervasyon potansiyellerin varligi) görülür. Tedavi Ataklar önlenmeye çalisilir. Presipitan faktörlerden kaçinilir.
- Ilaçlardan en fazla indükleyici olani barbitüratlardir. Bunu izleyen ilaçlar sulfonamid, bazi analjesikler (antipirin), nonbarbiturat hipnotikler, antikonvulzanlar ve kadin seks hormonlaridir. Açlik ve alkol kullanimindan kaçinilir. Menstrüasyona bağlı ataklari olan kadinlada LHRH verilir. Enfeksiyonlar tedavi edilir. Atak tedavisinde bol karbohidratli (günde en az 400gr veya levuloz infüzyonu) diyet verilir. Bu tedaviye cevap alinamazsa hematin (hem hidroksidi) tedavisine geçilir. 4 mg/kg 12 saatte bir alti kez infüzyon seklinde bu yapilir. Bu tedavilerle delta ALA sentetaz enziminin aktivitesi baskilanir. Ayrica hematin ile hem eksikligi karşılanir. Hastanin solunumu ve kardiyovasküler fonksiyonu yakindan takip edilir, gereken girisimler yapilir.
- Karin ağrısi için basit analjesikler genellikle yeterlidir, yeterli olmadigi durumlarda narkotikler kullanılır. Konvülziyonlar için iv diazepam veya magnezyum sulfat tercih edilir. Erken dönemde yapilan fizyoterapi periferik nöropati tedavisi için önemlidir.
Prognoz: Genelde iyidir. Fakat şiddetli vakalarda solunum yetmezligi ve kalp ritm anormallikleri ölüme yol açabilir. Bazi hastalarda periferik nöropati çok hızlı düzelir Bu durum reversibl akut toksik-metabolik nöron hasarı olduğunu gösterir. Aksonal dejenerasyon bulunan hastalar yavaş iyilesir (Proksimal kaslar için ortalama yaklasik 10 ay). DIYABETIK NÖROPATI Diyabetin en sik görülen komplikasyonu semptomatik nöropatidir. Diyabetle birlikte yasama süresi uzadikça prevalansi artar. Yirmibes yillik diyabeti olan hastalarin yaklasik yarisinda diyabetik nöropati gelişir. Diyabetik nöropatiler farkli görünümlerle karşımiza çıkar .
Simetrik nöropatiler
- Distal duyusal/duyusal-motor polinöropati
- Ince lif nöropatisi Otonom nöropati
- Kalin lif nöropatisi
Asimetrik nöropatiler
- Kraniyal nöropatiler (Tek veya multipl)
- Trunkal nöropati (Torasik radikulopati)
- Ekstremite mononöropatileri (Tek veya multipl)
- Lumbosakral radikulopleksopati (Diabetik amitrofi, asimetrik proksimal motor nöropati)
- Tuzak nöropatisi
Kombinasyonlar
- Poliradikulonöropati
- Diabetik nöropatik kaseksi
Distal simetrik duyusal/duyusal-motor (mikst) polinöropati
En sik görülen diyabetik nöropati seklidir. Tip II diyabetin ilk klinik bulgusu olarak karşımiza çıkabilir. Ekstremite distallerinde yanma, batma ya da sizlama seklinde ağrılar, paresteziler, hipoesteziden olusan duyusal belirti ve bulgulara otonom sinir sistemi tutulmasina iliskin bulgular ve hafif derecede distal motor güçsüzlük ve atrofi eklenir.
Ayaklardan başlayarak sinsi şekilde ilerleyen yakinmalar üst ekstremitelere ve proksimallere dogru yayilir. Ön planda miyelinsiz ve ince miyelinli sinir liflerini etkileyen distal simetrik polinöropati yerlestiginde büyük oranda geriye dönüssüzdür. Klinik tabloya ayak ülserleri ve nöropatik artropati (Charcot eklemleri) eklenebilir. Elektrofizyolojik incelemelerde genellikle aksonal hasarla seyreden duyusal-motor bir polinöropatiyi yansitan bulgular saptanir. Ön planda ince sinir lifleri tutulan erken dönem hastalarinda sinir iletim incelemeleri normal bulunabilir.
Otonom nöropati
Hafif otonom tutulma hem tip I hem tip II diyabet olgularında görülür. şiddetli otonom nöropatiye ise hemen sadece tip I diyabette rastlanir. başlıca belirtiler cinsel fonksiyon bozuklugu, gastroparezi, diyabetik diyare, mesane atonisi, ayaklarda terleme kaybı ve çesitli kardiovasküler bozukluklardir. Hastalarin bir kisminda ayaga kalkinca basdönmesi ya da senkop gibi postural hipotansiyon belirtileri vardir. Anormal kalp ritmi degiskenligi ve buna bağlı kardiak aritmiler diyabetik hastalarin uzun vadeli sagkalim oranlarini azaltan önemli faktörlerdendir.
Proksimal Diyabetik Nöropati (Diyabetik Amiyotrofi, Diyabetik Lumbosakral Radikülopleksopati)
- Distal simetrik polinöropatiye oranla daha az görülen (Tip II diyabette % 1.1, tip I de % 0.3) bu diyabetik nöropati formu akut veya subakut, gürültülü, Sıklıkla asimetrik başlangici ile dikkati çeker. Sıklıkla 5. dekadin üstündeki erkek hastalarda ve kilo kaybı ile birlikte görülür.
- Genellikle bir alt ekstremitede, başlıca kalça ve uyluk üzerinde şiddetli ağrı ile başlar. Sıklıkla femoral sinir alanindaki ağrı ile başlamasi nedeniyle diyabetik femoral nöropati adi ile de anilir.
- Klinik tabloya günler içinde ayni ekstremitenin kök kaslarında belirgin olan kuvvetsizlik ve giderek atrofi eklenir. Nörolojik muayenede tutulan tarafta femoral sinir ya da üst lumbosakral pleksusu ilgilendiren alanda hipoestezi, kök ve uyluk kaslarında zaaf ve atrofi, patella refleksinin kaybı dikkati çeker. olguların birçogunda ağrı, duyu kusuru, kas kuvvetsizligi ve atrofi ayni ekstremitede dizaltinda, siyatik sinirin motor ve duyusal dallarini ilgilendiren alana da uzanir. Akut ağrıyi izleyen proksimal ve distal zaaflangiden klinik tablo bir çok kere kompressif lumbosakral radikülopati ile karistirilir.
- Bilgisayarli tomografi veya spinal MR incelemelerinde hafif diskopati bulgulari olan hastalar (bu genel popülasyonda çok sik rastlanan bir görüntüleme bulgusudur) bu disklere yönelik gereksiz cerrahi girisimlere maruz kalabilirler. Ayni atak sirasinda, izleyen ataklarla ya da bazen yavaş progressif bir seyirle karşı ekstremitede de benzer belirti ve bulgular gelişebilir.
- Proksimal diyabetik nöropatinin olusumundan, spinal sinir köklerini ve pleksuslari asimetrik şekilde tutan ve bazen otoimmün kökenli vaskülit seklinde seyreden diyabetik mikroanjiopati sorumlu tutulur. Genellikle aylar içinde spontan düzelme görülmekle birlikte olguların bir kisminda iyileşme yetersiz olur. Hastalarin %20 kadarında tekrarlama bildirilmistir.
Mononöropatiler
- Kraniyal nöropatiler: Akut başlangiçli 3 ve 6. sinir felçleri genellikle ileri yasta, glisemi kontrolü kötü olan hastalarda ortaya çıkar. olguların yarisi kadarında göz çevresi ve ardinda şiddetli ağrı ile başlar. Aylar içinde spontan ve tam düzelme gösterir.
- Diyabetik 3. sinir felcine genellikle pupilla katilmaz. Bunun nedeni sinirin orta kesimindeki muhtemelen iskemik kökenli lezyondan sinirin periferindeki otonom liflerin etkilenmemesidir. Bazi diyabetik olguların akut başlangiçli izole kranyal sinir felçlerinden beyin sapindaki küçük iskemik lezyonlarin sorumlu olduğu da gösterilmistir.
- Diyabetik hastalarda 7. Sinir felcinin de daha sik görüldügü iddia edilmistir. Ancak diyabet ve Bell felci toplumda sik görülmektedir ve bu iki hastalik durumu arasinda nedensel bir baglanti olduğuna iliskin kanitlar yoktur.
- Diyabetik bir hastada gelişen periferik yüz felcinin bir diyabetik nöropati formu olarak degil Bell felcinde (ya da bu sinirin diger lezyonlarinda) olduğu şekilde ele alinmasi uygun olur.
Tuzak Nöropatileri :
- Diyabetik polinöropati, tuzak nöropatilerinin olusumunu kolaylastirabilir.
- Subklinik diyabetik polinöropatisi olan bir hasta, -en sik görülen tuzak nöropatisi olan- karpal tünel sendromuna ait klinik yakinmalarla hekimin karşısina çıkabilir.
- Hastanin yakinma ve bulgularinin şiddeti tuzak nöropatisine yönelik özgün tedavileri (cerrahi girisim gibi) gerektirecek düzeye varabilir. Bazi hastalarda ise tuzak nöropatisinin belirti ve bulgular olmaksizin elektrofizyolojik incelemelerde sinirlerin mutad tuzaklanma yerlerinde iletim yavaşlamalari saptanir (subklinik tuzak nöropatisi).
Patogenez
- Diyabetik nöropati formlari genel olarak distal-simetrik (duyusal-otonom-motor) ve fokalmultifokal (proksimal asimetrik, lumbosakral-trunkal-kranyal) nöropatiler olarak iki gruba ayrilabilir.
- Distalsimetrik polinöropatilerin olusumuna daha çok diyabete bağlı sinir metabolizmasi bozuklugunun neden olduğu, proksimal-asimetrik formlarin ise diyabetik küçük damar hastaligina bağlı olarak ortaya çiktigi düsünülmektedir.
- Tüm diyabetik nöropati formlarini tek hipotezle açıklamaya çalisan görüsler de vardir. Örnegin, diyabetik küçük damar hastaligina bağlı mültifokal çok sayida lezyona ait belirtilerin bir araya toplanarak (konflüans göstererek) bir distal simetrik polinöropati görünümü ortaya çıkarabilecegi de savunulmaktadir.
Metabolik mekanizmalar:
- Diabetes Control and Complications Trial (DCCT) isimli klinik çalisma kan sekerini çok siki şekilde kontrol altina alan yogun insülin tedavisinin diyabetik nöropati gelişme riskini 5 yilda %64 oraninda azalttigini göstermistir. Bu bulgu, yüksek kan glikozunun yol açtigi metabolik bozukluklarin diyabetik nöropatiye yol açabilecegine iliskin en kuvvetli kaniti teskil etmektedir. Üzerinde en çok durulan ve çalisilan metabolik hipotez, polyol yolu ile ilgili olandir. Glükoz, aldoz redüktaz enzimi tarafindan sorbitole dönüstürülür.
- Hiperglisemi nedeniyle bu metabolik yolun asiri çalismasi hücre içinde sorbitol birikimine yol açar. Bu birikim hücre içinde myoinositol ve taurinin azalmasina, bu da hücre metabolizmasinin bozulmasina neden olur. Hücre içinde myoinositol ve taurin azaliminin Na+-K+-ATPaz aktivitesi azalimina ve sinir iletim hizinin düsmesine neden olduğu gösterilmistir.
- Aldoz redüktaz inhibitörleri uygulayarak diyabetik nöropatiyi tedavi etmeyi amaçlayan çalismalardan bu güne kadar yüz güldürücü ve klinige uygulanabilecek sonuç alinamamistir. Ancak, farkli droglarla yapilacak yeni çalismalarda olumlu sonuçlar alinabilecegine iliskin görüsler vardir. Nörotrofik faktörlere iliskin bozukluklarin diyabetik nöropatiden sorumlu olabilecegine iliskin bulgular da elde edilmistir.
- Hayvan deneylerinde ve diyabetik hastalar üzerindeki çalismalarda sinir büyüme faktörü (NGF) düzeyinin azaldigi ve hedef dokulardan sinir hücre gövdesine retrograd aksonal transportunun bozuldugu gösterilmistir. Nörotrofik faktörlerle nöropatilerin önlenmesi ve tadavisini amaçlayan preklinik arastirmalar olumlu sonuçlar vermekle birlikte, bu güne kadar yapilan klinik çalismalarda birbiri ile uyumsuz sonuçlar elde edilmistir.
- Diyabetik nöropatinin patogenezinde rol aldigi düsünülen ve tedavisi konusundaki çalismalari yönlendiren diger metabolik hipotezler, oksidatif stres ve serbest radikal sentezindeki artis (alfa-lipoik asit uygulamasi çalismalari) ve kalici hipergliseminin yol açtigi proteinlerin non enzimatik glikasyonudur (yikilamayan artmis glikasyon son ürünleri). Yukarida söz edildigi gibi, bu hipotezlere dayanilarak günümüze kadar gerçeklestirilen çalismalarda diyabetik nöropatinin önlenmesi ve iyilestirilmesinde kullanilabilecek klinik tedavi yöntemleri ortaya çikmamistir.
Vasküler mekanizmalar:
- Özellikle fokal/asimetrik diyabetik nöropatilerin olusumundan sorumlu tutulan vasküler mekanizmalara iliskin en önemli kanitlar klinik ve histopatolojik verilerden kaynaklanmaktadir. Gerçekten de, multifokal seyirli nöropatilerin en önemli nedenlerinden birisi sinirleri besleyen küçük damarlarin hastaligidir (bakiniz: vaskülite bağlı nöropatiler).
- Histopatolojik olarak diyabetik mikroanjiopatide damar duvarlarinda kalinlasma ve endonöral küçük damar lümenlerinde daralma görülür. Mikrovasküler hasarın sinir liflerinde aksonal hasarın yanisira akson distrofisine bağlı sekonder segmental demiyelinizasyona da neden olduğu görülmüstür. Vasküler hipotezle metabolik görüsleri ve yaygin polinöropati olusum mekanizmasini bagdastiran yorumlar da vardir.
- Endonöral hipoksinin sinir liflerinde aksonal transportu ve Na+-K+-ATPaz aktivitesini azalttigi düsünülür. Bu bozukluklar da aksonal atrofiye ve sonuçta sinir iletim hizinin yavaşlamasina neden olur.
- Diyabetik nöropatinin gelişiminde otoimmün mekanizmalarin rolü konusundaki görüsler nöropatinin tedavisinde yeni yaklasimlarin tartisilmaya başlamasina neden olmustur. Özellikle diyabetik lumbosakral radikülopleksopatisi olan hastalarin sinir biyopsilerinde mikroskopik vaskülit varligini (epinöral küçük damarlarin duvar ve çevrelerinde inflamasyon, damar duvarinda nekroz ve eski kanama bulgulari) gösteren çok sayida çalisma vardir. Bu bulgular, özellikle fokal/asimetrik diyabetik nöropatilerin tedavisinde -intravenöz immun globulin (IVIg) ön planda olmak üzere- immunomodülatuvar tedavilerin uygulanmasini gündeme getirmistir. Kendiliginden regresyon gösterme egilimi olan bu nöropatilerde uygulanan immün modülatuvar tedavilerin etkili olup olmadigi tartisilmakla birlikte, bu tedaviler bir çok merkezde Ağır seyirli ve yeterli düzelme göstermeyen olgular üzerinde denenmektedir.
- Tedavi Bugün için diyabetik nöropatinin önlenmesi ve tedavisinde en etkin yöntem kan glikoz düzeyinin iyi kontrol altinda tutulmasidir. Diyabetli hastalarda nöropati olusumuna neden olan metabolik bozukluklari düzeltmeye yönelik daha özgün bir tedavi yöntemi simdiye kadar klinik kullanima sokulamamistir. Diyabetik nöropatinin ağrı, otonom bozukluklar ve duyu kaybı gibi semptomlarina yönelik tedaviler özel bir önem tasir. Bu semptomatik tedaviler benzer belirtilerle seyreden bütün polinöropatilerde uygulanabilir.
- Nöropatik ağrınin tedavisinde en çok farmakoterapiden yararlanilir. Bir hastada hangi ilacin yararli olacagini önceden belirlemek çok zordur ve bir çok kere ilaçlarin sira ile “titre edilerek” denenmesi gerekir. Nöropatik ağrı farmakoterapisinin temel prensipleri her keresinde tek bir ilacin denenmesi, bir ilaca en düsük dozla başlanip maksimal yarar saglanincaya ya da tolere edilemeyen yan etkiler ortaya çikincaya kadar dozun yavaşça arttirilmasi, ağrı azalmasi anlamli, yan etkiler tolere edilebilir, hasta fonksiyon ve aktivitesi iyi olduğu sürece tedavinin sürdürülmesi olarak özetlenebilir.
- Hastanin tolere edebildigi bir ilacin etkisiz olduğuna karar verilip bir baskasina geçmeden önce ilk ilaçla 4-6 hafta tedavinin sürdürülmesi uygun olur. Tedavide seçilecek ilaçlar ilk derecede triSıklık antidepresanlar, ikinci derecede karbamazepin, gabapentin, tramadol, üçüncü derecede meksiletin, fenitoin seklindedir. Bazi durumlarda kapsaisin krem, lidokain krem ve transkutanöz sinir uyarimi denebilir.
- Nöropatiye bağlı duyu kusuru, ayak ülserlerine ve distal eklemlerde hasara (nöropatik artropati) neden olur. Diyabetik bir hastanin kronik ayak yaralari çogu kez farkedilmeyen ağrısiz travmalar, vasküler yetersizlik ve sekonder infeksiyonlarin ortak sonucudur. Bunlarin önlenmesi tedavisinden kolay olduğundan, diyabetik nöropatisi olan hastanin ayaklari kendisi tarafindan her gün, doktoru tarafindan sik sik muayene edilmelidir.
- Yara olmasi muhtemel travma yerlerinde kronik basi etkenlerinin ortadan kaldirilmasi ve gelişen yaralarin derhal uygun şekilde tedavi edilmesi, gangren nedeniyle ekstremite kaybınin ve sepsis gibi sistemik komplikasyonlarin önlenmesi açisindan çok önemlidir.
TUZAK NÖROPATILERI
- Bir fibröz veya fibro osseöz tünel içinde bir sinirin sıkışmasi veya mekanik distorsiyonu ile olusan fokal nöropatilerdir. Tedavide genellikle tuzaklanan siniri cerrahi operasyon ile dekomprese etmek gerekmektedir.
- Kronik basi sonucu ilgili sinirde fokal demyelinizasyon, şiddetli durumlarda ise wallerian dejenerasyon görülür. Iskemi önemli katki saglamaz. Sinir ileti çalismalari ile EMG tani için gereklidir. Bazi durumlarda X -R, CT, MRI gibi görüntüsel incelemeler gerekebilir.
- Double Crash Sendromu: Yapilan çalismalarda üst ekstremite distal tuzak nöropatilerinin bazen servikal radikulopatilerle birlikte olduğu görülmüstür. Bu durum proksimal olarak bir sinirin fokal basisinin aksoplazmik transportu bozmasi ve o sinirin distalde tuzak nöropatilerine daha hassas duruma geçmesiyle açıklanabilir.
Üst ekstremite tuzak nöropatileri
Median sinir lezyonlari:
- Aksilla, dirsek ve bilek bölgesinde basiya maruz kalabilir. En sik görülen tuzak bölgesi bilektir. Bu durum Karpal Tünel Sendromu (KTS) olarak adlandirilmaktadir.
- KTS en sik görülen tuzak nöropatisidir. Karpal tünelin içinde median sinirle beraber sekiz adet derin ve yüzeyel parmak fleksör kaslarınin tendonlari bulunur. Transvers karpal ligament tünelin çatisini oluşturur.Sıklıkla bu bölgedeki tenosinovit median sinir üzerine basi yapar.
- Birçok hastalik ve durum predispozan faktördür: Hamilelik, diabet, sismanlik, romatoid artrit, hipotiroidi, amiloidozis, gut, akromegali, mukopolisakkoridoz, hemodializ için açilan arteriovenöz santlar, bilek bölgesindeki eski kiriklar, bölgedeki tendon veya konnektif dokulari ilgilendiren inflamatuar hastaliklar.
- Semptom ve bulgular olarak Nokturnal parestezi, sinir trasesinde duyusal bulgular, şiddetli durumlarda tenar güçsüzlük ve atrofi, Tinel belirtisi, Phalen ve ters Phalen belirtisi görülebilir. Kesin tani EMG ile konulur.
- Hafif duyusal semptomlu hastalarda nötral pozisyon splintleri, NSAID ve lokal kortikosteroidler faydalidir. şiddetli duyusal kayip ve tenar atrofi durumunda dekompresyon ameliyati gerekir.
Ulnar sinir lezyonlari:
- Dirsek, elbilegi ve palmar bölgelerde etkilenebilir. En sik dirsek bölgesi lezyonu görülür. Kubital Tünel Sendromu olarak adlandirilir. Ikinci Sıklıkta görülen tuzak nöropatisidir.
- Dirsekteki ulnar nöropatiler, retrokondilar olukta direk bası veya sinir kubital tünelden geçerken basiya ugramasi sonucu gelişir. Kubital tünel, tabani dirsek eklemi medial ligamenti, tavani ise fleksör karpi ulnaris kasinin aponerozu tarafindan olusturulan fibro osseoz bir kanaldir. Ulnar sinir dirsek bölgesi travmasindan yillar sonra bu sinirde lezyon olusabilir, bu durum tardy ulnar palsy olarak adlandirilir.
- Genel anestezi sirasindaki direk basi, tekrarlayici kronik travma, bilek ekleminde artrit de bu bölgede ulnar sinirde lezyona yol açabilecek muhtemel sebeplerdendir. Semptom ve bulgular olarak ulnar bilek ve parmak fleksörlerinde, elin ulnar intrinsik kaslarında kuvvetsizlik ve atrofi (izgara el), Fromen belirtisi (bas ve isaret parmaklari birlestirildiginde basparmagin distal falanksinin istemsiz olarak fleksiyona gelmesi, fleksör pollisis brevis kasindaki kuvvetsizlikten dolayi), 4 üncü-5 inci parmaklarin proksimal falankslarinin hiperekstansiyonu ve distal falankslarinin pasif fleksiyonu (pençe el, vaiz eli) ile elde ulnar duyusal bulgular görülür. Tani EMG ile konulur.
Radial sinir lezyonlari:
- Aksillar bölgede, spiral olukta, dirsek ve bilek düzeylerinde basiya maruz kalabilir. Aksilladaki basi koltuk degnegi kullanimindan dolayi veya kisinin omuzuna uzun süre basi (Balayi palsisi) gibi nedenler sonucu olusur.
- Ön kol, bilek ve el parmaklarinin ekstansiyonu ile ön kol supinasyonunda kuvvet kaybı görülür,brakioradial ve triseps refleksleri kaybolur, kolun radial bölgelerinde duyu bozulur. Spiral oluk düzeyinde humerusun posterior yüzeyine yaslanan radial sinir, masa, sandalye, koltuk kenari veya baska sert bir yüzeyle humerus arasinda sıkışir.
- Alkoliklerde sik görülür (Cumartesi gecesi paralizisi). Ön kol dirsek ekstansiyonu ve duyu fonksiyonu etkilenmez. Supinasyon yapamama yanında bilek ve parmaklarin ekstansiyonunda kuvvetsizlik vardir. Brakioradial refleks kaybolur. Genellikle 6-8 hafta içinde düzelme gözlenir.
Alt Ekstremite Tuzak Nöropatileri
Siatik sinir lezyonlari:
- Siatik sinir pelvisten popliteal fossaya kadar ayni kılıfi paylasan iki farkli sinirden (tibal ve kommon fibular sinir) olusur. Pelvisi terkederken büyük siatik çentikten geçtigi düzeyde nadiren sıkışabilir.
- Travma, intramuskular enjeksiyonlar, kalça replasman operasyonlari bu sinire daha sik hasar verir. Endometriozis siatik çetikte rekürran siatik mononöropatisine yol açabilir.
- Koma veya anestezi sirasinda , sert bir yüzey üzerine uzun süreli oturma sonucu nadiren direk olarak sinir sıkışabilir.
- Tam bir siatik sinir lezyonunda, diz fleksörleri ve diz altindaki tüm kaslar etkilenir. Medial malleolus civari hariç tüm ayakta duyu kaybı görülür.
Kommon fibular sinir lezyonlari:
- Alt ektremitede en sik bu sinirin tuzak nöropatisi görülür. Fibula üst boynu yanından yüzeyel olarak geçerken veya peroneus longus kasinin orijinindeki tünel seklindeki açıkliktan geçerken zedelenir.
- Uzun süre çömelerek is yapma, uzun süre bacak bacak üstüne atma (bu iki durum özellikle ani kilo kaybeden kisilerde) , operasyon masasi hatali posturu, tekrarlayici ayak bilegi burkulmalari bu duruma sebep olur.
- Ayak bilegi ve ayak basparmagi ektensiyonunda, ayak eversiyonunda kuvvet azlığı görülür. Düsük ayak olusur. Hasta atvari (stepaj yürüyüsü) şekilde yürür. Diz alti bacak laterali ve ayagin dorsumunda duyusal semptom ve bulgular görülür.
- Derin peroneal sinir ekstansör inferior retinakulum altindan geçerken zedelenebilir. Fraktür ve dislokasyonlarla bilek burkulmalari ve giyilen botun bilek ön kismina basinç yapmasi etken olabilmektedir.
- Ayak basparmak ekstansiyonunda kuvvet azlığı ve ayak dorsumunda ilk iki parmak arasinda hipoestezi saptanir.
Posterior tibial sinir lezyonlari:
- Posterior tibial sinir medial malleolus posterior ve medialindeki tünelde sıkışir. Bu durum tarsal tünel sendromu olarak adlandirilir. Fleksor retinakulum ligament (laciniat ligamant) tünelin tavanini oluşturur.
- Posttravmatik fraktür fibrozisi, abduktor hallusis hipertrofisi veya dogumsal fazlaligi, tenosinovit veya posterior tibial ven varisi sendromun olusumundan sorumlu tutulmaktadir. Ayak tabanindaki duyusal semptomlar, ayakta durunca, yürüyünce ve gece yatakta artar.
- Sikayetler ayaaga yapilan masaj veya ayagi yüksege koymakla azalır. Ilerlemis vakalarda basparmak plantar fleksiyonu ve ayagin küçük kaslarında atrofi olusur.
- Tinel belirtisi pozitiftir. Ayagi inversiyon veya medial rotasyonda tutmak semptomlari aggreve eder. Hafif vakalarda lokal kortikosteroidler, Ağır vakalarda dekompresyon ameliyati yapilir.
Lateral femoral kutanöz sinir lezyonu:
- Saf duyusal bir sinirdir. Genellikle inguinal ligament altinda veya nadiren karin içinde basiya ugramasi sonucu Meralgia Parestetika olarak adlandirilan tuzak nöropatisi görülür.
- Şismanlik, fazla egzersiz sonucu kuadriseps kaslarında hipertrofi, intraabdominal basinci artiran hamilelik, asit durumlarla beraber sikça görülür. Sıkı iç çamasirlar da sebep olabilir. Uyluk lateralinde hipoestezi veya parestezilerle seyreder.
- Tedavide kilo kaybı, dinlenme,aneljesikler ve lokal kortikosteroidler önerilir. Cevap alinamazsa cerrahi dekompresyon uygulanir.
Femoral sinir lezyonlari:
- Tuzak nöropatisi nadir görülür. Daha çok dir ek travma ile zedelenir.
- Inguinal ligament tuzak nöropati bölgesidir. Inguinal bölge ve uyluk üst yarisinda ağrı görülür.
- Nöropati ilerledikçe diz eklemi ekstansiyonunda kuvvetsizlik, merdiven çikmada güçlük, patelle refleksinde azalma veya kayip ve son olarak kuadriseps kasinda atrofi belirir.
- Uyluk ön ve mediali ile diz ekleminden topuga kadar bacak medial yarisinda duyu bozuklugu vardir.
Yazar hakkında
Paylaşımların altına konuyla alakalı sorularınızı yöneltebilirsiniz. Fizyoterapiye dair herşey bu sitede...

Hocam saygılar. Rica etsem bana yardımcı olurmusunuz? 8hafta once menuskus ve on capraz bağ ameliyatı sonunda düşük ayak gelişti. 3 . Hafta emg de akut donem ıcınde totale yakın parsiyel aksonal dejanarasyon cıktı. Ayaktayken hafıf sekılde ayak baş parmaklarım oynamaya başladı. Değerli hocalarım sizce ne yapmalıyım. Düşük ayağım gecermı yoksa geç kalmadan tekrar bı operasyon mu gereklı saygılarımla
uzman ile görüştünüz mü yorum üzerinden verilen bilgiler sağlıklı olmuyor